- ACEI 임상근거 선점…후발·대주자 ARB 검증도
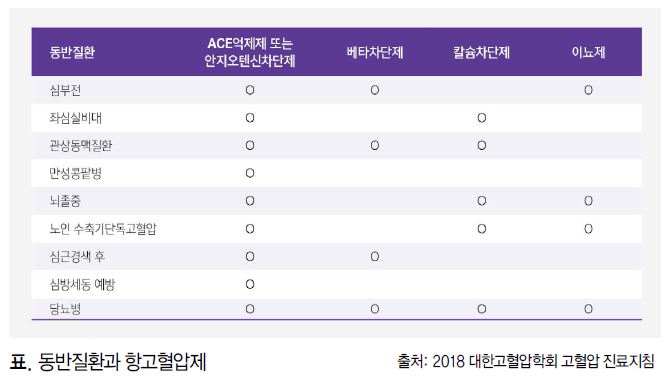
| 고혈압 치료의 패러다임이 혈압조절에 그치지 않고 궁극적으로 심혈관질환 위험을 낮출 수 있느냐에까지 초점을 맞추고 있다. 이에 따라 항고혈압제의 유효성 측면에서 혈압강하력 외에 심혈관질환 예방에 도움이 되는 심혈관보호효과(cardio protective effects) 또는 다면발현효과(pleiotropic effects) 등이 있느냐가 중요한 변수로 등장하고 있다. 현시점에서 혈압강하력 이외의 심혈관보호효과에 대한 관심은 안지오텐신전환효소억제제(ACEI)나 안지오텐신수용체차단제(ARB)로 대변되는 레닌·안지오텐신계(RAS)억제제에 집중되는 경향을 보인다. 대한고혈압학회 고혈압 진료지침에서 RAS억제제는 심부전, 좌심실비대, 관상동맥질환, 만성신장질환, 뇌졸중, 노인 수축기단독고혈압, 심근경색증 후, 심방세동 예방·당뇨병 등 광범위한 동반질환 영역에서 사용할 수 있는 항고혈압제로 지명되고 있다. |
ACEI
ACEI는 과거부터 일련의 임상연구를 통해 심부전이나 좌심실기능장애 환자에서 주요 심혈관사건 감소효과를 입증받은 바 있다. CONSENSUS(NEJM 1987), SOLVD(NEJM 1991), AIRE(Lancet 1993), TRACE(Lancet 1999) 연구 이외에도 상당수의 임상근거가 심부전 혜택을 뒷받침한다. 이들 연구에서 ACEI 계열은 심부전과 동맥경화증 진행을 지연시키는데서 더 나아가 심부전·좌심실기능장애 환자의 사망 및 합병증 위험을 감소시키는 개선혜택을 보였다.
심부전·좌심실기능장애
한편 학계에서는 혈압강하 효과 이외에 안지오텐신II 감소와 브라디키닌 활성화 증가 등을 통한 ACEI의 직접적인 심혈관보호효과가 밝혀지면서, 좀 더 광범위한 심혈관질환 고위험군에게 이 약물을 적용하기 위한 방법을 모색했다. 특히 혈관내피세포기능 개선·플라크 안정화·섬유소용해 개선 등으로 대변되는 항동맥경화 효과에 대한 증거가 축적되면서, ACEI의 적용이 심부전이나 좌심실기능장애 환자에 국한돼서는 안 된다는 주장이 더욱 설득력을 얻어갔다.
심부전 → 심혈관질환
이러한 기대를 충족시키며 ACEI의 임상적용 확대에 기여한 것이 바로 HOPE(NEJM 2000)와 EUROPA(Lancet 2003) 연구다. ACEI는 이들 연구에서 심부전이나 좌심실기능장애 환자 이외의 당뇨병을 포함한 광범위한 심혈관질환 고위험군 환자에서도 주요 심혈관사건을 유의하게 감소시켰다.
HOPE
HOPE 연구는 좌심실기능장애나 심부전이 없는 심혈관사건 고위험군 환자에서 ACEI 라미프릴의 임상혜택을 평가한 대규모 랜드마크 임상시험이다. 심혈관 및 말초혈관질환 또는 당뇨병에 적어도 한 가지 이상 다른 심혈관질환 위험인자를 동반한 심혈관사건 고위험군으로 좌심실박출량이 낮지 않거나 심부전이 없는 환자 9297명을 대상으로 했다.
55세 이상 연령대의 이들 환자를 라미프릴(1일 10mg) 또는 위약군으로 나눠 평균 5년간 관찰했다. 1차종료점은 심근경색증·뇌졸중·심혈관 원인 사망의 복합빈도(MACE)를 평가했다.
결과는 라미프릴군 환자군의 4.0%(651명)에서 MACE가 발생한 반면, 위약군은 17.8%(826명)로 유의한 차이를 보였다(P<0.001). 심혈관 원인 사망(6.1 대 8.1%, P<0.001), 심근경색증(9.9 대 12.3%, P<0.001), 뇌졸중(3.4 대 4.9%, P<0.001) 모두에서 라미프릴은 위약군 대비 우수한 상대위험도 감소효과를 나타냈다.
이 외에 모든 원인으로 인한 사망(10.4 대 12.2%, P=0.005), 혈관재형성술(16.0 대 18.3%, P=0.002), 심장발작(0.8 대 1.3%, P=0.03), 심부전(9.0 대 11.5%, P<0.001), 당뇨병 관련 합병증(6.4 대 7.6%, P=0.03) 등에서도 위약군과 유의한 차이를 나타냈다.
EUROPA
EUROPA 연구는 안정형 관상동맥질환에 심부전이 없는 위험도가 상대적으로 낮은 환자에서 ACEI 페린도프릴의 심혈관질환 위험감소 효과를 평가했다. 심근경색증·혈관조영술상 관상동맥질환 증거·관상동맥 재형성술 등으로 등록된 1만 2218명의 환자들을 페린도프릴(1일 8mg) 또는 위약군으로 나눠 평균 4.2년 치료·관찰했다. 1차종료점은 심혈관 원인 사망·심근경색증 또는 심장마비 발생의 복합빈도를 평가했다.
두 그룹의 1차종료점 발생비율은 8%(488명) 대 10%(603명)로, 페린도프릴군의 상대위험도가 위약군에 비해 20% 낮았다(P=0.0003). 사망률·심근경색증·불안정형 협심증·심장마비 발생위험은 14% 감소시켰다(P=0.0009). 기존의 좌심실기능장애나 심부전 환자 혜택에서 더 나아가 심혈관사건 고위험군뿐 아니라 HOPE 대상환자보다 위험도가 낮은 안정형 관상동맥질환에서까지 ACEI의 심혈관보호효과를 입증한 것이다.
ARB
한편 ARB는 RAS억제제 중에서는 후발주자에 해당하지만 ACEI와 대등한 유효성에 상대적으로 안전한 약제라는 점을 내세워 항고혈압제 처방시장을 잠식하고 있다.
ARB 계열은 ONTARGET(NEJM 2008), TRANSCEND(Lancet 2008)를 비롯해 이 보다 앞선 CHARM(JAMA 2005), Val-HeFT(NEJM 2001) 연구 등에서 모두 비슷한 타깃환자를 대상으로 ACEI와 대등한가, 또는 ACEI를 대체할 수 있는가를 검증했다.
심부전
ARB 역시 심부전 환자 대상의 아웃컴 연구에서 주요 심혈관사건 감소효과를 인정받았다. CHARM과 Val-HeFT 연구에서 ARB 제제 칸데사르탄과 발사르탄은 심부전 환자의 주요 심혈관사건 위험도를 위약군 대비 각각 13%대까지 낮췄다.
특히 이들 연구는 ACEI 사용이 힘든 환자를 별도로 분석한 연구(CHARM-Alternative, Val-HeFT sub-analysis)에서도 위약군 대비 유의한 심혈관보호효과를 나타내 ACEI 대체제로서 긍정적인 평가를 받았다.
CHARM
CHARM 연구는 ARB 칸데사르탄이 심부전 환자에서 심근경색증 및 여타 관상동맥사건 발생에 미치는 영향을 평가했다. NYHA (New York Heart Association) 심부전 단계 II~IV기에 해당하는 7599명(평균연령 66세)의 환자들을 최적 약물요법에 더해 칸데사르탄(타깃용량 1일 32mg) 또는 위약군으로 나눠 37.7개월(중앙값) 치료·관찰했다. 1차종료점은 심혈관 원인 사망, 비치명적 심근경색증의 복합빈도를 평가했다.
칸데사르탄 그룹의 1차종료점 발생비율은 20.4%(775명)로 위약군(22.9%, 868명)과 비교해 유의한 상대위험도 감소효과를 나타냈다(P=0.004). 비치명적 심근경색증 역시 3.1% 대 3.9%로 유의한 차이를 보였다(P=0.03). 심혈관 원인 사망도 12.1% 대 13.8%로 유의한 통계치에 이르렀다(P=0.01). 2차종료점이었던 치명적 심근경색증, 돌연사, 비치명적 심근경색증에서도 12.1% 대 13.8%로 차이가 있었다(P=0.02).
불내약성으로 ACEI의 사용이 어려운 심부전 환자에서 ARB 칸데사르탄이 임상결과 개선에 있어 ACEI를 대체할 수 있는가를 평가한 CHARM-Alternative 연구도 발표됐다(Lancet 2003). 결과는 칸데사르탄군 33%(334명) 대 위약군 40%(406명)에서 심혈관 사망 또는 만성 심부전으로 인한 입원이 발생해 ARB의 유의한 혜택이 확인됐다(비보정시 P=0.0004, 다중변수 보정시 P<0.0001).
Val-HeFT
Val-HeFT 연구는 심부전 환자를 위한 표준 약물요법에 ARB 발사르탄을 추가 시에 장기간의 임상결과 개선효과를 평가했다. NYHA 등급 II~IV에 해당하는 심부전 환자 5010명을 발사르탄(타깃용량 1일 2회 160mg) 또는 위약군으로 나눠 평균 23개월 치료·관찰을 진행했다. 1차종료점은 두 부문으로 나눴는데 하나는 사망률이었으며, 사망률·심폐소생술 거친 심장마비·심부전으로 인한 입원·최소 4시간의 혈관확장제 투여 등으로 규정된 복합종료점이 또 다른 1차종료점으로 구성돼 평가가 이뤄졌다.
전체 사망률은 발사르탄(19.7%, 495명) 대 위약군(19.4%, 484명)이 차이를 보이지 않았다(P=0.80). 반면 복합종료점 발생빈도는 발사르탄군이 위약군과 비교해 13.2%까지 낮았으며(P=0.009), 이는 심부전으로 인한 입원의 차이(13.8% 대 18.2%)에서 크게 기인한 것으로 분석됐다.
Val-HeFT 하위그룹 분석에서는 ACEI 치료를 받지 않은 환자들을 대상으로 한 결과, 두 가지 1차 종료점 모두에서 각각 17.3% 대 27.1%(P=0.017)와 24.9% 대 42.5%(P<0.001)로 발사르탄군이 위약군 대비 유의한 혜택을 나타냈다JACC 2002).
연구팀은 “이 하위그룹 분석결과를 통해 ACEI로 치료받지 않은 심부전 환자에서 사망률 및 이환율에 긍정적인 영향을 미치는 ARB 효과를 확인했다”고 밝혔다. 또한 이를 토대로 “ACEI 불내약성 환자에서 발사르탄 요법이 효과적”이라고 부연했다.
심혈관사건
CHARM과 Val-HeFT는 심부전 환자에서 ARB의 심혈관보호효과를 검증한 사례다. 이 연구들 이후에도 심부전 환자 이외의 보다 광범위한 심혈관질환 고위험군 환자에서 ARB의 주요 심혈관사건 감소효과를 밝힌 경우는 아직 부족한 실정이었다.
바로 이 점을 보완하기 위해 진행된 과학적 근거사례가 바로 ONTARGET과 TRANSCEND 연구다. HOPE나 EUROPA와 비슷한 정도의 심혈관질환 고위험군 환자에서 ARB가 ACEI 대비 대등한지, ACEI 사용이 힘든 경우 ARB로 대체가 가능한지를 검증한 것이다.
ONTARGET
ONTARGET 연구는 심혈관질환 고위험군 환자에서 ARB 텔미사르탄이 ACEI와 비교해 비열등(non-inferior)하면서 내약성이 우수한지, 두 약물의 병용이 각각의 단독과 비교해 우수한지(superior)를 평가했다. 55세 이상 연령대로 관상동맥질환·말초동맥질환·뇌혈관질환 또는 표적장기손상의 증거가 있는 고위험군 당뇨병 환자 2만 5620명을 대상으로 했으며, 심부전 환자는 제외됐다.
환자들은 라미프릴(10mg), 텔미사르탄(80mg), 또는 라미프릴 + 텔미사르탄(10+80mg)군으로 나뉘어 56개월간 치료·관찰이 진행됐다. 1차종료점은 심혈관 원인 사망·심근경색증·뇌졸중·심부전 원인 입원을 평가했다.
치료·관찰결과 세 그룹의 1차종료점 빈도가 16.5% 대 16.7% 대 16.3%로 라미프릴 대비 텔미사르탄 단독요법의 비열등성을 입증할 수 있었다. 심혈관 원인의 사망·심근경색증·뇌졸중에 대한 분석 역시 14.1% 대 13.9% 대 14.1%로 유의한 차이가 없었다.
TRANSCEND
TRANSCEND 연구는 심부전이 없는 심혈관질환 병력 또는 고위험군 당뇨병 환자에서 ACEI에 불내약성인 경우 ARB 텔미사르탄의 효과를 검증했다. 기존에 입증된 다중 약물치료를 받고 있는 환자 5926명을 텔미사르탄(1일 80mg, 2954명) 또는 위약군(2972명)으로 무작위 배정해 56개월(중앙값)간 치료·관찰을 진행했다.
환자들은 관상동맥질환·말초혈관질환·뇌혈관질환 또는 표적장기손상이 동반된 당뇨병을 앓고 있었으며, 심부전 환자는 제외됐다. 1차종료점은 심혈관 원인 사망·심근경색증·뇌졸중·심부전 원인 입원의 복합빈도였다.
텔미사르탄군 환자의 15.7%(465명)가 1차종료점 요건에 해당하는 등 위약군(17.0%, 504명)과 차이를 보였으나 통계적 유의성을 달성하지는 못했다(P=0.216). 하지만 심혈관 원인 사망·심근경색증·뇌졸중을 2차종료점으로 평가 시에 위험도는 13.0% 대 14.8%로 나타났다. 연구팀은 “텔미사르탄이 ACEI 불내약성 환자에서 좋은 내약성을 보였다”고 밝혔다. 또 “심부전 원인 입원을 포함한 1차종료점에서는 유의한 효과를 확인하지 못했지만, 텔미사르탄이 심혈관 사망·심근경색증·뇌졸중 복합빈도의 위험은 감소시켰다”는 설명이다.
 |
이상돈 기자 sdlee@mostonline.co.kr
